Koža je največji organ oz. čutilo človeškega telesa, ki varuje vse ostale organe v organizmu. Po površini je največji organ.
Pri odraslem človeku meri do 2 m². Po teži je najtežji organ (do 10 kg).
Po funkciji je najbolj vsestranski organ. Služi za razmejitev telesa od okolice, kot ščit pred vplivi okolja, sredstvo sporazumevanja, regulacija temperature telesa, izmenjava snovi z okoljem, zaznavanje dotika, temperature,…
Ponekod je debelejša, drugod pa zelo tanka. Barva kože je odvisna od prekrvavitve, količine pigmenta in debeline. V ožjem pomenu ločimo vrhnjico (epidermis) in debelejšo usnjico. Koži pripada še podkožje, ki veže kožo na podlago.
H koži štejemo še lase in dlake, nohte ter žleze lojnice in znojnice.
ZGRADBA KOŽE:
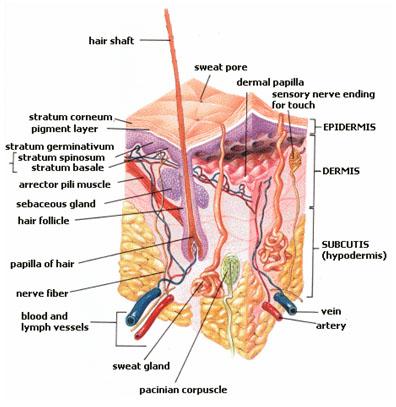
Vrhnjica je zunanja plast in je iz večskladnega ploščatega epitelija. Je različno debela; najdebelejša je na dlani in podplatu. Osnovno plast celic imenujemo zarodna plast, ker v njej nastajajo vedno nove celice, ki proti površni poroženevajo in se luščijo. Celice te plasti vsebujejo pigment melanin, ki globlje dele kože ščiti pred ultravijoličnimi žarki. Na površini je poroženela plast sestavljena iz celic, ki odmirajo; nimajo več jedra, vsebujejo pa beljakovino keratin. Ta plast ne prepušča vode, zato telo varuje pred izsušitvijo, zadržuje telesno toploto in tudi preprečuje vdor bakterij v notranjost telesa.
Usnjica je najmočnejša plast kože, saj je lahko debela nekaj milimetrov. Zgrajena je iz čvrstega in elastičnega veziva, zaradi katerega je koža gat preplet krvnih žil in mezgovnic. V prepletih je lahko shranjena večja količina krvi, zato je koža pomembna za uravnavanje telesne temperature. V tej plasti so tudi številne žleze znojnice in lojnice, lasje in dlake, živci in čutilna telesca, ki posredujejo občutke toplote, mraza in mehanskega pritiska. Z njimi spoznavamo nekatere fizikalne lastnosti predmetov.
Lasje in dlake nastajajo iz vrhnjice, ki tvori v usnjico segajočo cevko, lasni mešiček. Na njegovem dnu je odebeljena lasna čebulica, v katero se vgreza papila z žilami in živci. Iz čebulice zraste lasni koren, ki proti površini kože prehaja v lasno steblo. V lasni mešiček vodi izvodilo žleze lojnice, ki s svojim izločkom masti lase. Zaradi loja so lasje mehki, varuje pa jih tudi, da ne postanejo suhi in krhki. Ob lasu oziroma dlaki je giadka mišica, ki pri krčenju ježi lase oziroma dlake.
V usnjici so tudi žleze znojnice, ki na površino kože izločajo znoj. So povsod v koži, vendar so najštevilnejše na čelu, v pazduhi, na dlaneh in podplatih. Znoj je po kemični sestavi podoben krvni plazmi. Poleg vode in soli vsebuje še sečnino in sečno kislino ter maščobne kisline, zaradi katerih je značilnega vonja. Zato kožo prištevamo med pomožna izločala. Znojenje je pomembno zlasti pri uravnavanju telesne temperature.
V usnjici so čutilna telesca, iz katerih izhajajo senzibilna živčna vlakna, ki vzburjenja prevajajo v možgansko skorjo. Najpomembnejša telesca v koži so: Paccinijeva telesca, ki so ovalne oblike in ležijo globlje v usnjici. Občutljiva so predvsem za pritisk. Meissnerjeva telesca so tudi ovalne oblike, toda manjša od prejšnjih. So tik pod povrhnjico in posredujejo občutke mehanskega pritiska in dotika. Krausejeva telesca so podobna Paccinijevim in posredujejo občutke mraza. Prosti živčni končiči, ki segajo v bradavičaste izrastke in vrhnjico, pa posredujejo občutke bolečine in temperature.
Podkožje je globoka plast pod usnjico. Sestavlja ga rahlo vezivo in več ali manj maščobe, ki preprečuje oddajanje toplote in tudi varuje globlje ležeče organe pred mehanskimi vplivi.
NALOGE KOŽE:
Koža, ki pokriva vse telo, opravlja mnogo pomembnih nalog:
1. Koža varuje organizem, da se nežnejši notranji organi ne poškodujejo. Preprečuje, da bi vstopali v telo mikrobi, tekočine in plini. Preprečuje pa tudi, da ne izhlapevajo iz telesa tekočine in da ne izžareva iz njega preveč toplote.
2. Skozi kožo se izločajo razne snovi, ki so v telesu odveč ali pa celo škodljive.
3. Koža sodeluje v veliki meri pri uravnavanju telesne temperature, ki je pri človeku stalna.
4. V koži so važna čutila, to je za tip, temperaturo in bolečino. Koža je tako zgrajena, da lahko opravlja vsa ta različna opravila.
NAJPOMEMBNEJŠE KOŽNE BOLEZNI:
– poškodbe (kemične, mehanske, toplotne)
– okužbe
– imunske bolezni
– metabolične bolezni, prizadetost kože v sklopu sistemskih bolezni
– tumorji
– akne
– atopični dermatitis
– glivične okužbe
– fotostaranje kože
– herpes
– herpes zoster
– kurje oko
– prhljaj
– pruritus
– psoriaze
KOŽNI TUMORJI:
vrsta tumorja benigni maligni celica origa
epitelijski seboroična keratoza, adenoma znojnic, adenoma lojnic bazalnocelični ca, karcinom znojnic, karcinom lojnic keratinocit, znojnica, lojnica
pigmentni nevus melanom melanocit
vezivnotkivni dermatofibrom, hemangiom fibrosarkom, angiosarkom, Kaposi sarkom fibrocit, endotelna celica
nestalne celice iz krvi psevdolimfom, pigmentna urtikarija limfom, mlg mastocitoza, zasevek karcinoma limfocit, mastocit, malignom notranjih organov
Epitelijski tumorji- epidermisa
-seboroična keratoza (senilne bradavice) –najpogostejši bng tumor epidermisa
-rjavkasta, solitarna, bradavičasta, eksofitična sprememba podobna murvi s toplim vrhom
– papilarna proliifetacija bazalnih cc
-lahko odstranjiva
-ni premaligna sprememba
-aktinična keratoza-preinvazivna spremenba na soncu izpostavljenih mestih
-atrofična in keratofična koža
Pigmentni tumorji:
-nevus- razvojna anomalija
-kopičenje melanocitov v dermisu ali na dermoepidermalni meji, lahko globoko v dermisu (modri nevus)
– kongenitalni ali pridobljeni( med puberteto , kasneje involucija
– nizek maligni potencial, razen displastičnih ( 50 % mlg transformacija)
– melanom ( razložen na podrobno)
Vezivnotkivni tumorji:
-angiosarkom-redek tumor starejših
-dolgo podoben hematomu
-pozneje raste infiltrativno-gomoljasto in razpada
-Kaposi sarkom- pri moških je desetkrat pogostejši kot pri ženskah
-najprej obstaja iz rasti slive velikih tumorjev ali pogosteje do dlani velikih rjavkastih infiltratov
– pozneje so te tvorbe modrikasto rdeče
Nastale celice iz krvi:
-pigmentna urtikarija-navadno je benigna in spontano izgine
– na koži je videti rjavkaste ali sivorjavkaste, od leče do otroške dlani velike makule
-zmerno srbi
MALIGNI MELANOM
Maligni melanom kože je vse do osemdesetih let veljal v svetu in Sloveniji za relativno redko bolezen (okoli 1% vseh rakavih bolezni). V zadnjih dvajsetih letih pa se stanje spreminja. Incidenca (zbolevanje) v svetu raste s podvojitvijo vsakih 6 do 10 let, vzporedno z njo pa žal tudi umrljivost. V Sloveniji letna incidenca po spolu narašča, pri ženskah nekoliko bolj kot pri moških. V otroški dobi in adolescenci je relativno redka bolezen. Leta 1988 je bilo število novoodkritih melanomov pri moških 50 in pri ženskah 47; v letu 1999 pa jih je bilo že 106 pri moških in 134 pri ženskah.
Nastanek malignega melanoma lahko povežemo s pretiranim sončenjem, zato je možno preventivno ukrepanje. Potrebno je tudi skrbno opazovanje pigmentnih znamenj.
Razvoj melanoma je povezan z izpostavljenostjo sončnim žarkom.
Kar dve tretjini melanomov lahko specifično povežemo z vplivom ultravijoličnih žarkov iz sončnega spektra.
Pomemben je način izpostavljanja sončnim žarkom.
Melanom je pogostejši pri t.i. brutalnem sončenju, ko gre za sicer kratkotrajnejšo izpostavljenost brez zaščite s posledičnimi opeklinami.
Kateri del ultravijoličnega spektra (UV-A in UV-B) je najnevarnejši, še ni znano. Nekatere raziskave pa kažejo na pomen UV-A žarkov, kar je pomembno zaradi uporabe solarijev.
Najpomembnejša je fizična zaščita pred direktnim vplivom sončnih žarkov, predvsem 2 uri pred in 2 uri po sončnem poldnevu. Zaščito predstavljajo oblačila, klobuki, senčila (sončniki) ipd. Zaščitne kreme so samo dodatna zaščita in ne morejo nadomestiti fizičnega ščitenja pred soncem. Smiselna je uporaba mazil z zaščitnim faktorjem najmanj 15 v širokem delu sončnega spektra.
Pri kopanju je potrebno uporabljati vodoodporne kreme, zaščitne sloje pa je tudi potrebno obnavljati.
Potrebno je tudi opozoriti na potencialno tveganje umetnega sončenja.
Glede na hitro naraščanje incidence malignega melanoma kot tudi zaradi dejstva, da je za ozdravitev potrebno ukrepanje v zgodnji fazi bolezni, postaja vse bolj pomembno samopregledovanje. V nekaterih razvitih državah si bolniki sami postavijo pravilno diagnozo v 60 – 70 % primerov.
Na zgodnjo detekcijo (odkrivanje) kožnega malignega melanoma močno vpliva stopnja osveščenosti in zaskrbljenosti posameznika oz. njegovo skrbno samoopazovanje.
Ljudje s številnimi pigmentnimi znamenji (več kot 50) bi se morali vsaj enkrat letno pregledati tudi pri strokovnjaku.
Dejavniki tveganja za razvoj malignega melanoma so pigmentna znamenja, sončni žarki in posebej občutljiv tip kože, starostne pigmentne spremembe in dedna obremenjenost.
Vzroki za nastanek malignega melanoma (etiologija) so verjetno številni, tako kot to velja za večino rakavih bolezni. Genetski in biološki defekti, ki so odgovorni za transformacijo melanocitov v melanomske celice, so še neznani. Nekaterim znanim dejavnikom tveganja pa moramo posvečati vso pozornost, zato jih bomo v nadaljevanju podrobneje predstavili.
Dedna nagnjenost (genetska dispozicija – familiarni maligni melanom).
Čeprav je etiologija še pomanjkljivo pojasnjena, lahko odkrijemo pri 5 – 8% bolnikov t.i. obliko malignega melanoma, za katero je značilno:
• da se bolezen pojavlja pri več članih družine in v povprečju 10-20 let prej kot pri sporadičnih (posameznih) primerih in
• da imajo posamezniki večkrat sinhrono/metahrono multiple (mnogotere) maligne melanome.
Pri vseh bolnikih, pri katerih na osnovi družinske anamneze (melanom pri več družinskih članih, običajno zelo zgodaj in multipli primarni melanomi) sumimo na familiarno obliko, je možno onkološko genetsko svetovanje in genetsko testiranje.
Pigmentna znamenja (nevusi)
Večina kožnih melanomov nastane v zdravi koži, vendar se pogosteje pojavljajo pri ljudeh z velikim številom pigmentnih znamenj. Tveganje za nastanek melanoma je večje pri tistih, ki imajo v srednjih letih na koži več kot 50 pigmentnih znamenj, kot pri tistih, ki jih imajo manj kot 10.
Posebna vrsta melanocitnih pigmentnih znamenj so atipični pigmentni nevusi (displastični nevusi). Ti so večji od 6 mm v premeru, nehomogeno pigmentirani, neostro ali policiklično omejeni, nesimetrični in nepravilne oblike.
Mnogi menijo, da so pomemben dejavnik tveganja za razvoj kožnega malignega melanoma.
Kot dejavnik tveganja za razvoj malignega melanoma so pomembni še kongenitalni pigmentni nevusi, ki so opazni že ob rojstvu ali pa se pojavijo v prvih tednih življenja.
Rastejo skladno z rastjo organizma. Najdemo jih v koži pri 1% – 2% novorojenčkov.
Po velikosti kongenitalne nevuse delimo v tri podskupine:
• male kongenitalne nevuse (premer do 1.5 cm),
• srednje kongenitalne nevuse (premer 1.5 – 20 cm),
• velike kongenitalne nevuse (premer nad 20 cm ).
Malih kongenitalnih nevusov klinično ni mogoče ločiti od drugih pigmentnih nevusov. Večji pa so navadno verukoidne površine (podobne bradavici), nepravilno oblikovani in porasli z dlakami. Melanom nastane v srednje velikem kongenitalnem nevusu navadno po puberteti, v velikem kongenitalnem nevusu pa lahko že v zgodnjem otroštvu.
Bolnike s srednjimi in velikimi kongenitalnimi nevusi je potrebno redno kontrolirati, v primeru sumljivih sprememb pa svetujemo odstranitev spremenjenega dela nevusa.
Sončni žarki
Epidemiološke raziskave kažejo, da sta incidenca in umrljivost za malignim melanomom večji pri tistih belcih, ki imajo malo kožnega pigmenta (kožni tip l in ll) in živijo v krajih z velikim številom sončnih dni v letu in z močno intenzivnostjo ultravijoličnih žarkov (UV). Razvoj malignega melanoma je verjetno povezan z večkratnimi sončnimi opeklinami v mladosti in ne toliko s kumulativno dozo ultravijoličnih žarkov.
Kožni tip
Glede na sposobnost pigmentiranja ločimo pri belcih štiri klinične tipe kože. Na podlagi kožnega tipa (polti) je mogoče oceniti tveganje za pojav primarnega kožnega malignega melanoma. Svetla koža, ki je na soncu hitro opečena in malo porjavi, predstavlja pomemben dejavnik tveganja.
Tveganje za nastanek melanoma je pri pegastih rdečelascih največje.
OBLIKE RASTI MELANOMA:
Lentigo maligna
Ploščata makularna lezija, iz preeksistentne pege, starejši, dolgo ostane omejena (10-15 let), kasneje invativna rast, dobra prognoza, če se kmalu odkrije in zdravi.
Povrhnje rastoč
70% vseh primerov, nepravilna pigmentna makula z nepravilnimi robovi, srbi, noge ženske, hrbet moški, radialna rast v epidermsu, dolgo ni invazije v dermisu.
Nodularni tip
hitro rastoč, vertikalna infiltrativna rast v globino, prognostično odločilnega pomena je globina invazije v dermis.
Akralni lentiginozni (dlani, podplati, pod nohti, pogostost pri črncih in aziatih).
Lentigo maligna
Lentigo maligna (preblastomatosis melanotica, melanosis circumscripta praecancerosa Dubreuillh, Hutchinsonova pega) je pigmentna sprememba v nivoju kože, ki nastane običajno na soncu izpostavljenih delih kože po 40. letu starosti,pogosto pri starejših ljudeh.
Največkrat se pojavi na obrazu. Je do otroške dlani velika, nepravilno oblikovana, neenakomerno pigmentirana, ostro omejena lisa, ki se počasi veča.
Prominenca (izboklina) v predelu te spremembe je znak razvoja malignega melanoma (lentigo maligna melanom), kar se z leti pogosto zgodi.
Maligni melanom
Pomemben dejavnik tveganja je tudi sam maligni melanom. To pomeni, da je pri bolnikih z malignim melanomom tveganje za nastanek novega primarnega melanoma mnogo večje kot pri zdravih ljudeh. To tveganje je višje v prvih dveh letih po odstranitvi malignega melanoma.
Klinična diagnoza malignega melanoma upošteva ABCDE sistem. Klinična delitev bolezni v posamezne stadije pa debelina in globina tumorja, ev. prizadetost bezgavk in prisotnost oddaljenih zasevkov.
V preteklosti je bilo več sistemov klasifikacije v posamezne stadije, ki pa niso upoštevali globine invazije. Potem se je izkazalo, da je najpomembnejša globina invazije (po Clarku) in kasneje, da je še pomembnejša debelina tumorja (po Breslowu).
Sistem klasifikacije sedaj upošteva kot najbolj pomemben prognostični dejavnik debelino melanoma po Breslowu kot opredelitev T, sicer pa vključuje standardne elemente TNM klasifikacije. V novi reviziji sta upoštevani debelina tumorja in ulceracije za primarni tumor (T-kategorija). Pri N sta upoštevani število pozitivnih bezgavk (in ne velikost) in razmejitev med mikro in makrozasevki. Za oddaljene zasevke (M) pa sta pomembni umestitev zasevkov in zvišana serumska koncentracija laktatne dehidrogenaze (LDH).
Preživetje bolnikov v Avstraliji je visoko, relativno petletno preživetje je 89%. Relativno petletno preživetje v Sloveniji je za obdobje 1993-97 nižje (76%), pri ženskah 79% in pri moških 73%. Visoko preživetje v Avstraliji lahko povežemo z zgodnjim odkrivanjem. Podatki kažejo, da je mediana debelina tumorjev ob diagnozi v Avstraliji nizka ( 0.75 mm). V Sloveniji je debelina melanomov ob diagnozi praviloma višja.
Ob postavljanju diagnoze malignega melanoma (posebno kadar gre za začetne spremembe) upoštevamo poleg kliničnega pregleda še anamnestične podatke, ki naj zajemajo zgodovino pregledovane spremembe, morebitnih prejšnjih sprememb in družinsko anamnezo.
Osnovno vodilo pri klinični diagnozi začetnega malignega melanoma so nepravilnosti pigmentne spremembe. Tako je maligni melanom nehomogeno pigmentiran, neostro ali policiklično omejen, nesimetričen in nepravilne oblike. Premer ponavadi presega 5 mm.
V klinični diagnostiki kožnega malignega melanoma je splošno sprejet t.i. ABCDE sistem;
• A – asimetrija (asymetry),
• B – robovi (borders),
• C – barva (colour),
• D – premer (diameter),
• E – dvignjenost (elevation) sistem.
Zdravljenje primarnega melanoma je kirurško, pri tem je večkrat potrebna tudi radikalna odstranitev področnih bezgavk
Zdravljenje primarnega melanoma je kirurško – ekscizija (izrez) celotne lezije z varnostnim robom, ki je odvisen od debeline malignega melanoma.
Minimalni varnostni rob je pri vseh invazivnih melanomih 1 cm.
Maksimalni varnostni rob ni določen tako natančno, saj o tem nimamo zanesljivih podatkov randomiziranih študij. Varnostni rob v globino mora biti enak minimalnemu varnostnemu robu, ekscizija pod globoko fascijo pa ni potrebna.
Pri vseh melanomih, pri katerih ni dosežen vsaj minimalni priporočen varnostni rob, je indicirana reekscizija (ponovna operacija). Primarno ekscizijo in eventuelno reekscizijo napravimo običajno v lokalni infiltrativni anesteziji.
Pri vseh bolnikih z invazivnim melanomom obstoja možnost zasevkov v področnih bezgavkah.
Debelejši ko je primarni melanom, večja je verjetnost zasevkov v področnih bezgavkah. Tako ima vsaj 25% bolnikov z melanomom debeline 1,5 – 4 mm mikrozasevke v področnih bezgavkah že ob postavitvi primarne diagnoze.
Terapevtska disekcija bezgavk je radikalna odstranitev metastatskih bezgavk v posameznih področnih bezgavčnih ložah (vrat, pazduha, dimlje). Pri tem moramo upoštevati vsa načela onkološke kirurgije. Te vrste operacije naj izvaja le v to področje usmerjen kirurg z ustreznimi izkušnjami.
Vedno odstranimo celotno bezgavčno ložo v bloku. Ekstirpacija posameznih povečanih bezgavk ni dopustna. Primernost posega lahko približno ocenimo iz števila odstranjenih bezgavk.
Biopsija varovalne bezgavke opredeli stanje v celotni bezgavčni loži – potrdi ali ovrže prisotnost zasevkov.
To je poseg, pri katerem tesno sodelujejo kirurg, specialist nuklearne medicine in patolog, ki je posebej usmerjen v patologijo malignega melanoma. Najprej s pomočjo limfoscintigrafije določimo, v katere bezgavčne lože drenira limfa iz področja primarnega melanoma in koliko je v posameznih ložah drenažnih (varovalnih) bezgavk.
V ta namen uporabljamo s Tc99m markiran nanokoloid, ki ga injiciramo ob primarni melanom ali ob brazgotino po diagnostični eksciziji.
Mesta bezgavk na limfoscintigrafiji markiramo na kožo. Tik pred samo operacijo nato na ista mesta, kamor smo injicirali Tc99m nanokoloid, injiciramo še Patent Blue modrilo.
To nam omogoči, da so varovalne bezgavke tudi modro obarvane. Varovalno bezgavko ločimo od ostalih bezgavk in maščevja s pomočjo posebne sonde, ki zaznava radioaktivnost in s pomočjo njene modre obarvanosti.
Vsako varovalno bezgavko natančno preišče patolog. Vedno se napravi serijsko rezanje bezgavke in v primeru negativnega izvida še imunohistokemija. Intraoperativna histološka preiskava po metodi zaledenelega reza je premalo zanesljiva in se je zato ne opravlja. Biopsija varovalne bezgavke je zanesljiva metoda, ki z več kot 95% natančnostjo napove status celotne bezgavčne lože.
Lažno negativnih rezultatov (negativna varovalna bezgavka in mikrozasevki v drugih bezgavkah iste lože) je manj kot 5%. Napravimo jo pri vseh bolnikih z melanomom debelejšim od 1 mm in klinično negativnimi bezgavkami.
Pri tanjših melanomih je verjetnost mikrozasevkov v področnih bezgavkah manjša kot 2% in zato biopsija varovalne bezgavke ni indicirana. Pri vseh bolnikih s pozitivno varovalno bezgavko je indicirana disekcija celotne bezgavčne lože (kot pri terapevtski disekciji).
Glede na tehnično zahtevnost metode, ki zahteva natančno sodelovanje različnih zgoraj naštetih strokovnjakov, se metoda izvaja samo na specializiranih institucijah.
Včasih so odkriti zasevki malignega melanoma v bezgavkah ne da bi bil znan primarni melanom
Pri približno 4% -12% melanomov odkrijemo zasevke v bezgavkah (ali zelo redko sistemsko) brez prisotnosti sočasnega primarnega melanoma, prav tako pa tudi ni anamnestičnih podatkov o predhodnem primarnem melanomu.
Zdravljenje je enako kot v primeru področnih zasevkov ob znanem primarnem melanomu – to je terapevtska disekcija celotne bezgavčne lože. Preživetje teh bolnikov se ne razlikuje od preživetja bolnikov z znanim primarnim melanomom (in enakim številom prizadetih bezgavk).
Zdravljenje z obsevanjem (radioterapija) je lahko uspešno:
Nekdaj uveljavljeno mnenje, da melanom spada med radiorezistentne bolezni, ki ne reagirajo na obsevanje, danes ne velja več. Tako je radioterapija pomembna kot dopolnilno zdravljenje, kadar sumimo na mikroskopski ostanek pri odstranitvi tumorjev oziroma zasevkov v bezgavkah.
Prav tako pomembna je radioterapija v smislu paliacije (lajšanje težav), saj je odgovor na obsevalno zdravljenje boljši kot pa na kemoterapijo.
Za adjuvantno ali dopolnilno zdravljenje se uporablja imunoterapija in/ali kemoterapija. Tudi oddaljene zasevke je včasih možno zdraviti kirurško.
Standardnega adjuvantnega zdravljenja bolnikov z melanomom ni.
Te bolnike zdravijo različno, največ z imunoterapijo. Zdravljenje z visokimi dozami interferona podaljša preživetje brez bolezni in celokupno preživetje, a ima zelo veliko stranskih učinkov, zato se ne uporablja standardno.
Opravljene so bile tudi številne raziskave z interferonom v srednjih in nizkih dozah, ki so pokazale, da tovrstno zdravljenje podaljša preživetje brez bolezni, ne pa celokupnega preživetja.
Glede na neugodne prognostične dejavnike bolnikom lahko ponudimo dodatno zdravljenje v okviru kliničnih raziskav.
Bolniki s sistemsko razširjenim melanomom imajo slabo prognozo. Standardno zdravljenje s kemoterapijo privede do popolnega odgovora pri manj kot 5% bolnikov in delne odgovore pri 25% bolnikov. V monoterapiji se uporablja DTIC (dimetil-triazeno-imidazol-karboksamid). Z njim dosežemo odgovore pri 20% bolnikov.
V zadnjem desetletju mnogo uporabljajo tudi kombinacije kemo- in imunoterapije. Glede na nizek odstotek odgovorov na kemoterapijo, bolnikom s solitarnimi zasevki predlagamo operativne posege, saj jim le-ti lahko zagotovijo dobro paliacijo, nekaterim pa tudi podaljšano preživetje.
Resekcije so smiselne pri bolnikih s solitarnimi zasevki npr. v možganih, pljučih, ali tankem črevesu.
Ko je specifična terapija izčrpana, potrebujejo bolniki z razširjeno boleznijo dobro simptomatsko terapijo v okviru paliativne medicine.
Nekatere redkejše oblike melanoma imajo svoje posebnosti:
Mukozni melanom
Mukozni melanom je redek (manj kot 1%). Pojavlja se v ustih, nosu, požiralniku, žolčniku, sečnici, zadnjiku, vulvi in nožnici; običajno brez posebnih simptomov. Zato ga na splošno odkrijemo pozno in je prognoza slaba. Pigmentne lezije na sluznicah so redke, zato je vedno potrebno pomisliti na melanom pri odkritju le-teh, posebej v primeru (lažje dostopnih) sprememb na ustni sluznici.
Akralni lentiginozni melanom
Akralni lentiginozni melanom se pojavi na zadebeljeni koži podplatov in dlani. Pri temnopoltih ljudeh je to predominantna (prevladujoča) lokalizacija melanoma. Diagnostika in zdravljenje se ne razlikujeta od postopkov pri drugih tipih melanoma.
Subungualni melanom
Subungualni melanom je često težko odkriti zgodaj, zato je potrebna pozornost pri katerikoli pigmentaciji v področju nohtov. Prognoza je praviloma slabša, ker je invazija ob odkritju že globoka. Diferencialno diagnostično prideta v poštev hematom in glivična infekcija nohta.
Poseben problem so amelanotične lezije, zato je potrebna pozornost pri vseh procesih na nohtih. Najčešče sta prizadeta palca rok in nog.
Dezmoplastični melanom
Dezmoplastični melanom je redka varianta melanoma, ki jo karakterizirajo vretenaste celice, skleroza dermisa (dezmoplazija) in nevrotropizem. Pri dezmoplastični in nevrotropnih lezijah je velika nevarnost ponovitve, ker so slabo omejeni, infiltrirajo živce in so često amelanotični.
Multipli primarni melanom
Multipli primarni melanomi so relativno pogosti. Sočasni vznik 2 ali več primarnih tumorjev je sicer bolj izjemen, metahrono pa vzniknejo novi primarni tumorji pri 5% bolnikov. Multipli (metahroni) melanomi so sicer pogostejši pri bolnikih s številnimi atipičnimi nevusi, vendar lahko nastanejo pri kateremkoli bolniku z melanomom. Zdravljenje je odvisno od debeline vsakega posamičnega melanoma. Nobeno sistemsko zdravljenje do sedaj ni vplivalo na nastanek drugega (ali naslednjega) melanoma.
Melanom v otroštvu:
Melanom je sicer redek pri otrocih mlajših od 12 let, vendar se klinične značilnosti ujemajo s tistimi pri odraslih. Diferencialno diagnostično pride v poštev pigmentirani Spitzev nevus. Klinično je obe entiteti težko ločiti, zato je priporočljiva kirurška odstranitev. V primeru diagnoze melanom je smiselno še dodatno mnenje ali revizija histologije. Ko je melanom tako potrjen, se zdravljenje praviloma ne razlikuje od zdravljenja odraslih.
Melanom v nosečnosti
Raziskave niso mogle potrditi vpliva nosečnosti na prognozo. Čeprav so melanomi v nosečnosti običajno debelejši, nosečnost ne poslabša prognoze, ki je bistveno odvisna od invazije primarnega tumorja. Čeprav nosečnost ne vpliva na prognozo, pa obstaja soglasno mnenje, da ženskam z debelejšimi melanomi (več kot 1.5 mm) odsvetujemo zanositev vsaj dve leti po odstranitvi primarnega tumorja.
Pri bolnicah, pri katerih je prišlo do razsoja v področne bezgavke, pa odsvetujemo zanositev vsaj 5 let po disekciji bezgavk, saj je nevarnost sistemskega razsoja še mnogo večja (več kot 50% ).
Zdravljenje primarnega melanoma in bezgavk se pri nosečnici ne razlikuje od siceršnjega zdravljenja, le v visoki nosečnosti je bolje počakati z disekcijo bezgavk oziroma inducirati zgodnejši porod zaradi predvidenega posega.
V primeru diseminiranega melanoma je seveda potrebno upoštevati morebitni vpliv radioterapije in/ali sistemskega zdravljenja na plod.
V literaturi ni podatkov, da bi nadomestno hormonsko zdravljenje ali uporaba hormonske kontracepcije vplivala na vznik ali potek malignega melanoma.
Žalostno je da se nekateri naši poslanci Državnega zbora oglašajo v razpravah, potem pa se zmedejo, zgubijo in nimajo prave retorike da bi povedali tisto ko bi bilo razumljivo državljanom. Eden takšnih je g.JJ. ki počaka da mu g.IE. potisne kakšen papirček, na keterem nekaj napiše, tako da dokonča svojo razpravo. Strinjam se z g. Jelinčičem da volivci sami volijo poslance, ne pa da jih stranka določa. Na koncu vam povem da precej zdraharjev bi bilo manj v Državnem zboru. Pa lep pozdrav.