 Vpliv mikroorganizma na gostitelja
Vpliv mikroorganizma na gostitelja
Kontaminacija: prehodno onesnaženje z mikroorganizmi
Kolonizacija: mikroorganizmi se na površini telesa razmnožujejo, a ne povzročajo težav
Subklinična infekcija: mikroorganizem prizadene gostitelja, sprožijo se obrambni mehanizmi, a gostitelj skoraj nima težav
Klinična infekcija(infekcijska bolezen): mikroorganizem povzroči bolezen
Kako mikroorganizem povzroči bolezen
– Razmnoževanje
– Endotoskini, eksotoksini
– Obrambni (imunski mehanizmi) povzročijo dodatno škodo gostitelju
VIRULENCA: sposobnost mikroorganizma, da povzroči bolezen
Obrambni mehanizmi
– Normalne telesne površine
– Normalna flora
– Fagocitoza
– Naravne celice ubijalke
– Komplement
– Protitelesa (B limfociti)
– Celični imunski odgovor (T limfociti)
– Vnetje (citokini)
Če bi se videli pod mikroskopom…
Ustna votlina: aerobni in anerobni grampozitivni mikroorganizmi, spirohete, fuzobakterije
Prebavna cev: od dvanajstnika naprej: anerobi (pretežno gramnegativni) aerobni gramnegativni bacili, eneterokoki, kvasovke
Rodila: laktobacili, bifidobakterije, gramnegativni bacili
Koža: stafilokoki, difteroidi, propionibakterije
Smotrno predpisovanje antibiotikov
Kriteriji za izbiro protimikrobnega zdravila
– povzročitelj
– farmakokinetika (mesto okužbe)
– varnost
– sodelovanje (compliance)
– vpliv na odpornost bakterij
– cena
Povzročitelj
Usmerjeno zdravljenje = znan povzročitelj
Bakterija osamljena iz klinično pomembne kužnine:
sterilne kužnine: kri, likvor, punktati telesnih votlin
izkašljaj: ocena primernosti
seč: kvantitativna urinokultura po Sanfordu, brisi
Povzročitelj ob začetku zdravljenja pogosto neznan
Določanje občutljivosti bakterij za antibiotike
-disk difuzija
-določanje MIK z dilucijo
-E-test
-standardizacija: CLSI…
-“breakpoints”: kakšen pomen ima ugotovljena občutljivost za potek zdravljenja:
-S / I / R
-S-DD
Število in vrsta antibiotikov, ki jih testiramo:
- testiranje s predstavniki skupin antibiotikov
- testiranje antibiotikov, ki so primerni za zdravljenje glede na bolezen (ne le osamljenega povzročitelja)
- testiranje iz epidemioloških razlogov
- selektivno sporočanje
Izkustveno (empirično) zdravljenje
POVZROČITELJ
povzročitelj po podatkih iz slovstva, izkušenj
epidemiološki podatki
OBČUTLJIVOST
-občutljivost po podatkih iz slovstva
-nacionalni podatki o občutljivosti
-podatki o občutljivosti v določenem okolju (geografsko, bolniški oddelek)
Izkustveno (empirično) zdravljenje
– blaga do zmerno huda okužba: 85% povzročiteljev a upoštevamo še druge kriterije
–huda okužba: ~ 100% povzročiteljev
Občutljivost bakterij za antibiotike
–meddržavne razlike, sever / jug, mreža zdravnikov, zavarovalniški sistem, pritisk bolnikov, odvetnikov, poraba v veterini!, razlike med bolnišnicami.
Farmakokinetika
p.o. / i.v. / i.m.
p.o. lastnost zdravila, ne bruha, je pri zavesti (NGS), lahko uživa hrano/tekočino p.o., pretok krvi skozi prebavila zadovoljiv (šokirani bolniki), součinkovanje na ravni absorpcije
i.v. lastnost zdravila , najhitreje dosežemo željeno koncentracijo, težave z žilami
i.m. lastnost zdravila, pretok skozi mišico (šokirani bolniki)
Vpliv hrane na absorpcijo peroralnih antibiotikov
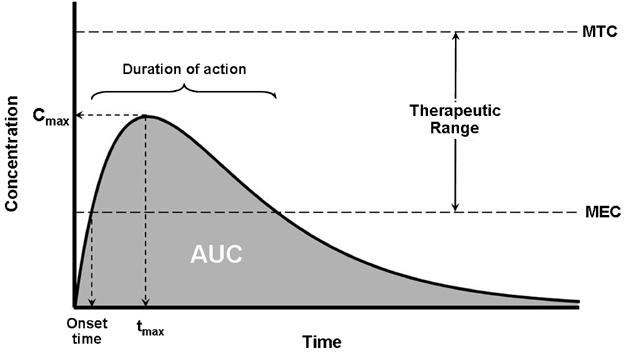
Farmakokinetika
Porazdelitev
- organi z dobro nadzorovano homeostazo – boljše prehajanje ob vnetju!
- možgani (krvnomožganska = hematoencefalna bariera)
- mrežnica
- prostata
- abscesi, srčne zaklopke, (tujki)
- pomen velikosti odmerka
Presnova, izločanje
izločanje
1.skozi ledvice:
dobro za zdravljenje okužb sečil
koncentracija nezadostna pri anuričnih
2.izločanje skozi jetra in žolč:
vnetja na področju žolčnika in žolčevodov
izločanje kljub odpovedi ledvic = ne prirejamo odmerka
Farmakodinamika
bakteriostatični antibiotiki
- makrolidi
- piranozidi
- tetraciklini
baktericidni antibiotiki
- batalaktami
- aminoglikozidi
- kinoloni
Pomen bakteriostatičnega/baktericidnega
imunsko oslabeli bolniki
antagonizem?
Farmakodinamski vzorec:
Hitro baktericidno delovanje
-Ubijanje odvisno od koncentracije
-PAE
-AUC / MIK ali c max / MIK sta pD vodilo
-i.e. fluorokinoloni / aminoglikozidi
Farmakodinamski vzorec (2)
Počasno baktericidno delovanje
-Ubijanje neodvisno od koncentracije
-Spremenljiv persistentni učinke
-t > MIK je pD vodilo
-i.e. betalaktami / glikopeptidi
1.Varnost
Antibiotiki z ozkim terapevtičnim indeksom
-aminoglikozidi
–ledvična okvara: 5-25%
–spremembe v celicah PCT v ledvici, okvara kanalčkov in GF
–reverzibilno
–razlike med posameznimi ag niso klinično pomembne
–saturacijska kinetika: večji odmerek naenkrat enako ali manj toksičen
–okvara sluha in ravnotežja: 3-14%
–lahko po koncu th
-ireverzibilno
a streptomicin, neomicin>>gentamicin>tobramicin>amikacin>netilmicin – Klinično?
Antibiotiki z ozkim terapevtičnim indeksom
–glikopeptidni antibiotiki
–okvara sluha in ledvic
–manj raziskano dodatnih dejavikov: zdravila, hipovolemija
–teikoplanin < vankomicin
kinolonski antibiotiki
temafloksacin: hemoliza
trovafloksacin: jetrna odpoved
grepafloksacin: motnje srčnega ritma
lomefloksacin, sparfloksacin: fototoksičnost
enoksacin: součinkovanje z GABA
(moksifloksacin: jetrne okvare, hemoliza…)
2.Alergija
–batalaktamski antibiotiki
–penicilini 5% s cefalosporini
–penicilini 25% s karbapenemi
–5-20% vprašanih – verjamemo bolniku!
–tesiranje:redko, se ne ujema vedno
–bolniki s citotoksično reakcijo lahko dobijo kratkotrajno terapijo
–bolniki z makulopapuloznim izpuščajem (ne koprivnico!) po cca 7-10 dneh lahko z zdravljenjem nadaljujejo
–desenzitizacija
–alergija na sulfonamidne kemoterapevtike
Možne hude kožne reakcije (sindrom Stevens Johnson), citopenije
Zdravilo takoj ukinemo!
3.Součinkovanja
–kontraindikacije redke
Součinkovanja na ravni absorpcije
Součinkovanja preko skupne poti presnove (CYP450)
–pozornost pri
hudo bolnih
več zdravil hkrati
okvara organov izločanja
–Sodelovanje bolnika
–število odmerkov, trajanje zdravljenja, stranski učinki
–hospitalizacija, parenteralno zdravljenje
4.Sodelovanje bolnika
Rezultati nemške raziskave pri otrocih (584) (HoppeJE, 1999)
povprečno sodelovanje (urinski test): 69,5%
makrolidi (bid) 89%
penicilini (tid) 62,2%
cefalosporini (tid) 66,4%
Boljše sodelovanje
starejši od 6 let
trajanje manj kot 7 dni
prijazen odnos zdravnika do otroka
5.Kombinacije DA
–sinergistično delovanje
enterokoki
stafilokoki
streptokoki
Pseudomonas aeruginosa…
širši protibakterijski spekter
izkustveno zdravljenje
več povzročiteljev
upočasnitev razvoja odpornosti (TBC, Pseudomonas aeruginosa)
Kombinacije NE
antagonizem, stranski učinki, cena!

Velikost odmerka in trajanje zdravljenja
Velikost odmerka
občutljivost bakterije
koncentracija zdravila na mestu okužbe
Trajanje
“emminence based”
različno glede na bolezen, povzročitelja
Predpisovanje antibiotikov pri posebnih skupinah:
–Otroci > drugačni odmerki, ne le preračunavanje odraslih odmerkov glede na težo, drugačen Vd, nezreli organi presnove, izločanja
–novorojenčki> bilirubin vezan na albumin – izpodrivanje – “kernikterus”, Tetraciklini, kinoloni
–Nosečnice>, farmakokinetika: Vd, vpliv na plod: kategorije A, B, C D, X , izločanje v mleku
–Starostnik>, absorpcija, Vd, Cl, zabrisana klinična slika bolezni, prepletanje, zmanjšane imunske sposobnosti, součinkovanja
Pogled v prihodnost
-malo novih antibiotikov, drag razvoj, pojav odpornih sevov, smotrno predpisovanje, predantibiotično obdobje!
Vloga medicinske sestre pri predpisovanju protimikrobnih zdravil
– Priprava protimikrobnih zdravil (pogosto pri nas nimamo farmacevtov)
– Pozornost pri odmerjanju
– Opazovanje bolnika in morebitnih neželenih stranskih učinkov
– Sodelovanje pri smotrni rabi antibiotikov: opozarjanje na součinkovanja, opozarjanje na možen prehod na peroralno zdravljenja, opozarjanje na ukinitev antibiotičnega zdravljenja…
OKUŽBE DIHAL
Okužbe zgornjih dihal
1.Nahod (rinitis, prehlad)
Akutna nespecifična okužba dihal:
– prisotni znaki pritzadetosti nosu, obnosnih votlin, žrela, spodnjih dihal, nobeden v ospredju)
VIRUSNI BOLEZNI = NE ANTIBIOTIKOV!
2.Akutno vnetje žrela, nebnic
– nenaden začetek bolezni z vročino
– bolečine v žrelu
– rdečina mandljev in žrela, eksudat
– občutljive angularne bezgavke
– petehijami po mehkem nebu
in
odsotnost nahoda, kašlja, hripavosti, konjuktivitisa in driske.
3.Streptokokna angina
Akutno vnetje žrela….
Streptococcus pyogenes
Terapija izbire: penicilin V, benzatin penicilin G (i.m.)
Preobčutljivost (5-20%): cefalosporini, makrolidi
4.Akutno vnetje obnosnih votlin
“podaljšan nahod”: >10–14 dni brez izboljšanja izcedek iz nosu in kašljanje
Značilna klinična slika z vročino, hujši znaki vnetja zgornjih dihal, vročino ³39 oC, oteklina na obrazu in občutljivost v predelu obnosnih votlin.
Navadni nahod je 200 X pogostejši!
Med 50 % in 69% vnetij obnosnih votlin se pozdravi spontano
Posamezni primeri: možganski absces, gnojni meningitis
Povzročitelji:
–Streptococcus pneumoniae (2 % R proti penicilinu)
–Haemophilus influenzae (~ 15 % R proti ampicilinu)
Zdravljenje izbire: amoksicilin
5.Akutno vnetje srednjega ušesa
–tekočina v srednjem ušesu ob lokalnih in splošnih znakih okužbe.
–predvsem pri otrocih prizadetost srednjega ušesa v sklopu akutne nespecifične okužbe dihal
–70 – 85 % akutnih vnetij srednjega ušesa se pozdravi brez antibiotične terapije.
Posamezniki: mastoiditis, možganski absces, gnojni meningitis
Povzročitelji:
Streptococcus pneumoniae, Haemophilus influenzae
Th izbire: amoksicilin
Druge možnosti (neuspeh): amoksicilin/klavulanska klislina, cefuroksim aksetil
Druge možnosti (alergija): makrolidi, doksiciklin (odrasli)
cefaklor, cefprozil, ceftibuten
6.Akutni laringotracheitis, laringotracheobronhitis, bronchitis
–praviloma virusna etiologija, posamezni primeri morda “atipični”
–kašelj
–lahko vročina
–ni kliničnih znakov pljučnice
–RTG, če traja kašelj > 3 tedne (Gonzales R, 2001)
7.Pljučnica
–Vročina, Kašelj, Izkašljaj (sputum), Plevritična bolečina (vezana na dihanje), RTG pc
Delitev pljučnic
Zunajbolnišnična : bolnišnična (48 ur po sprejemu)
Tipična : atipična
Aspiracijska (motnja zavesti, moten akt požiranja)
Postobstrukcijska (zaradi zapore bronha navadno zaradi bronhalnega karcinoma)
Tipična:
Streptococcus pneumoniae
Haemophilus influenzae
Klebsiella pneumoniae
Nenaden začetek
Simptomi s strani dihal: kašelj, sputum, bolečina
Atipična pljučnica
Mycoplasma pneumoniae (mladina)
Chlamydophila pneumoniae
Legionella pneumophila (stoječa voda v vodovodu, hoteli, bolnišnice…)
Več simptomov in znakov s strani drugih organov: glavobol, vročina, driska…
Diagnostika ZBP, sumljiva klinična slika, RTGpc
Kdaj se odločimo za napotitev bolnika s pljučnico v bolnišnico?
C (U) R B A
C = consciousness (zavest) 1T
(Urea = sečnina) 1T
R = respiratory rate (frekvenca dihanja) > 30 (1T)
B = blood pressure (krvni-arterijski tlak) < 90 mm Hg (1T)
A= age > 65 y (starost > 65 let) (1T)
= 0 točk: bolnika zdravimo ambulantno
1 ali 2 točki: bolnika lahko zdravimo doma, lahko pa ga napotimo v bolnišnico
3 ali 4 točke: bolnika nujno napotimo v bolnišnico
Huda pljučnica:
kdaj sprejememo bolnika na oddelek za intenzivno zdravljenje?
kdaj predpišemo antibiotik, ki deluje na P. aeruginosa ?
Potreba po umetnem predihavanju , Septični šok, ki zahteva zdravljenje z vazoaktivnimi amini, oziroma 3 minor kriteriji:
Tahipnoe, Hipoksija, Prizadetost več režnjev, Zmedenost, Ledvična odpoved, Levkopenija, Trombocitopenija
Hipotenzija, ki zahteva intenzivno zdravljenje s tekočino:
kronična pljučna bolezen(KOPB, GOLD stadij IV, bronhiektazije, cistična fibroza) (RO=2,8)
bolnišnično zdravljenje v zadnjih 30 dneh dlje kot 2 dni do 7 dni pred sprejemo (RO=3,5)
kortikosteroidi (>10 mg prednisona vsaj 4 tedne) (RO=1,9)
aspiracija (RO=2,3)
antibiotično zdravljenje > 7 dni v zadnjem mesecu
podhranjenost
Prehod s parenteralnega na peroralno zdravljenje
Pogoji :
-izboljševanje klinične slike okužbe
-bolnik se hrani
-afebrilen vsaj 24 ur ali subfebrilen 48 ur
-frekvenca dihanja < 24/min
-pulz < 100/min
Pomen za bolnike
-Hitrejša mobilizacija
-Manj zapletov, vezanih na i.v zdravljenje lokalno
-Manj možnosti okužb iv katetrov
Pomen za bolnišnico
-Nižja cena zdravila in aplikacije
-Manj dela s pripravo i.v zdravila
-Krajša hospitalizacija
-Manj bolnišničnih okužb
-Manj dela za negovalno osebje
Antibiotiki za sekvenčno zdravljenje ZBP
Bolnišnica v negovalni ustanovi
Pokretni bolniki: kot zunajbolnišnična pljučnica
Nepokretni bolniki: kot bolnišnična pljučnica
Akutno poslabšanje KOPB
Definicija KOPB
–Kronični bronhitis: kašelj 3 mesece dve leti zapored
–Obstrukcija: zapora dihalnih poti, ki ne izzveni po bronhodilatatorni terapiji
Kdaj govorimo o akutnem poslabšanju (ap)KOPB
Tip I: prisotni so vsi trije simptomi: povečanje dispneje, povečanje količine izmečka in povečanje gnojnosti izmečka
Tip II: prisotna je katerakoli kombinacija dveh od naštetih treh simptomov;
Tip III: prisoten je le eden od treh »glavnih« simptomov – in še vsaj en izmed naslednjih: okužba zgornjih dihal v preteklih petih dneh, več piskanja, struganja, več kašlja, febrilnost ali celo hipotermija brez drugega vzroka, za 20% višja frekvenca dihanja, tahikardija.
Povzročitelji AE KOPB
Usmeritve za predpisovanje antibiotikov pri apKOPB (1)
Blaga KOPB
Pljučna funkcija: FEV1 > 50%
Etio: H.influenzae, S.pneumoniae, M.catarrhalis
Zdravilo izbire: amoksicilin 500 do 1000mg/8h PO 7-10 dni
Druge možnosti: klaritromicin 500 mg/12h PO 7-10 dni, azitromicin 500mg/24 h 3 dni
Usmeritve za predpisovanje antibiotikov pri apKOPB (2)
Zmerna do huda KOPB
pomembne osnovne bolezni brez nevarnosti za okužbo s P.aeruginosa ali FEV1<50% (lahko več, če gre za pomembne osnovne bolezni)
Etio: kot zgoraj, možni odporni sevi + enterobakterije
Zdravilo izbire: amoksicilin/klavulanska kislina 1000mg/12h do 2125mg/12h PO ali 1,2g/8h IV 7-10 dni
Druge možnosti: moksifloksacin 400mg/24h PO ali IV 5 dni, levofloksacin 500mg/24h PO ali IV 7 dni, cefuroksim aksetil 500mg/12h PO 7-10 dni, cefotaksim 2g/8h IV ceftriakson 2g/24h IV
Usmeritve za predpisovanje antibiotikov pri apKOPB (3)
Huda KOPB
pomembne osnovne bolezni z nevarnostjo za okužbo s P.aeruginosa, FEV1< 50%
Isto kot zgoraj + P.aeruginosa
Ciprofloksacin 750 mg/12h 10 dni
Protipsevdomonasni betalaktam IV ± aminoglikozid ali ciprofloksacin
Okužbe sečil
Delitev okužb sečil
1.Nezapletene: ni osnovnega razloga
2.Zapletene: obstaja osnovni razlog:
Anatomski (moški, povečana prostata…)
Presnovni (sladkorna bolezen)
Nosečnice
Imunska oslabelost
Starost…
Klinična slika vnetja sečnega mehurja
(cistitis)
Pogosto odvajanje majhnih količin urina (polakisurija)
Pekoče mikcije (dizurija)
Bolečina nad sramnico (suprapubična bolečina)
Klinična slika vnetja ledvičnih čašic (pielonefritis)
Mrzlica, vročina, navzea, bruhanje
Lahko pekoče pogosto in pekoče odvajanje urina (dizurične težave)
Bolečina ledveno (spontano, ob ledvenem poklepu, ob bimanualni palpaciji)
Klinična slika vnetja ledvičnih čašic (pielonefritis)
! Pri starostnikih zelo neznačilni znaki!
Kako postavimo diagnozo okužbe sečil?
Klinična slika
Pregled urina: beljakovine, levkociti, nitriti
Urinski sediment: piurija, cilindri
Semikvantitativna kultura urina po Sanfordu
Hitri testi za dokaz bakteriurije, nitritov, levkocitne esteraze…)
Značilna bakteriurija
Definicija
ü ³102 CFU koliformnih bakterij/ml ali ³105 nekoliformnih bakterij/ml pri simptomatski ženi
ü ³103 CFU/ml pri simptomatskem moškem
ü ³105 CFU/ml pri asimptomatskem bolniku v dveh zaporednih vzorcih
ü vsak porast bakterij iz seča, odvzetega s suprapubično kateterizacijo pri simptomatskem bolniku
ü ³102 CFU/ml pri kateteriziranem bolniku
ü ³104 CFU/ml pri čisto odvzetem vzorcu bolnika s kondomskim katetrom
Pogostnost značilne bakteriurije
10-30% starejših žena, 5-10% starejših moških
Asimptomatična bakteriurija
Bolnik ima v seču značilno koncentraciji bakterij
Bolnik nima simptomov okužbe sečil
Zdravimo pri:
-nosečnicah
-Nevtropeničnih
-(po presaditvi ledvice)
-Pred urološkim posegom
OKUŽBE SEČIL: zdravljenje
Večino okužb povzroča Escherichia coli
terapija izbire: TMP/SMX
druge možnosti: FQ, AMC, cefalosporini
Trajanje zdravljenja okužb sečil
Cistitis: 3 dni, 7 dni (moški, ženske, starejše od 65 let, sladkorne bolnice, nosečnice, bolnice s simptomi >7 dni)
Pielonefritis: 14 dni, pri reinfekciji več
Prostatitis: 4 tedne!
Zdravljenje okužb sečil pri bolnikih s trajnim urinskim katetrom
–3% tveganje za razvoj okužbe/dan kateterizacije (po 1 mesecu skoraj vsi okuženi)
—okužbe sečil predstavljajo > 40% bolnišničnih okužb, večina jih je povezanih s kateterizacijo
–okužba se prenaša z bolnika na bolnika “s pomočjo” osebja
Bolniki z bakteriurijo, ki imajo urinski kateter vstavljen krajši čas
Antibiotik ob kirurškem posegu na sečilih
Morda antibiotik tudi ženskam, ki imajo bakteriurijo še 48 ur po odstranitvi UK
Pri drugih bolnikih s prehodno vstavljenim katetrom ne iščemo bakteriurije, če nimajo nobenih simptomov in jih ne zdravimo z antibiotiki, če bakteriurijo slučajno najdemo!
Okužbe sečil pri bolnikih s stalnim urinskim katertrom
-Kateter se prekrije z biofilmom, polnim bakterij
-Zdravimo le klinično očitne zagone okužbe!
Okužbe kože in podkožja:
-Zamejena vnetja
-Impetigo
-Furunkel
-Karbunkel
-Folikulitis
-Panaricij
-Paronihija
Povzročitelj: Staphylococcus aureus
Zdravljenje zamejenih vnetij kože in mehkih tkiv
majhne lezije: spontano
večje: kirurška drenaža, mupirocin, kloksacilin, cefalo I, klindamicin, makrolidi
Kdaj antibiotiki:
oslabela imunost, sladkorni bolniki
širjenje v okolico
sum na bakteriemijo
bolnik z vsadki
Difuzna vnetja
-Šen
-Celulitis
-Fasciitis (nekrozantni fasciitis)
-miozitis
Šen
Celulitis zelo povrhnjega dela dermisa,, Mrzlica, Vročina, Ostro omejeno področje enakomerne rdečine, Bolečina, Oteklina
Povzročitelj: Streptococcus pyogenes
Zdravljenje: penicilin (makrolidi)
Celulitis, Podobno šenu, Limgangiitis, Limfadenitis
Povzročitelji: Streptococcus pyogenes, Staphylococcus aureus (bolj zamejena oblika, ne kot šen), redko drugi mikroorganizmi)
Zdravljenje: penicilin, protistafilokokni penicilin
Lymphangitis
Nekrozantni fasciitis
Streptococcus pyogenes
Mešana bakterijska flora: streptokoki, gramnegativne bakterije, anaerobi
Navadno v predelu presredka in zunanjega spolovila, sega na sprednjo trebušno steno = Fournierjeva gangrena
Poteka kot sepsa
Zelo hiter potek, ki vodi v hudo sepso in septični šok
Hude bolečine v prizadetem delu telesa
NUJNA TAKOJŠNJA KIRURŠKA INTERVENCIJA!!!
Antibiotiki: penicilin + klindamicin + gentamicin
Diabetična noga
Okvara živčevja in žilja kot pozen zaplet sladkorne bolezni
Neobčutljivost za poškodbe
Slabo celjenje ran
Diabetična noga
stafilokoki, po Gramu negativne bakterije, anaerobi
Zdravimo samo vnete rane
Antibiotično zdravljenje brez kirurške oskrbe ne zadošča
Trajanje zdravljenja odvisno od resnosti vnetja in prizadetosti kosti